Le grand jour approche ! Entre impatience, excitation et questions en cascade, il est normal de ressentir un mélange d’émotions. Cette page vous guide pas à pas pour aborder l’accouchement avec confiance : vous trouverez ici des repères concrets, des explications simples et des astuces pratiques pour que ce moment unique soit le plus doux possible, quelle que soit la façon dont il se déroule.
Sommaire
Toggle1. Reconnaître les premiers signes du travail : savoir quand partir à la maternité
Aux dernières semaines de grossesse, chaque ressenti peut faire battre le cœur un peu plus vite. Apprendre à distinguer les contractions d’entraînement des véritables contractions, ainsi que les pertes liées à la mise en travail, vous évitera des allers-retours inutiles et vous permettra d’arriver sereine le grand jour.

Contractions de Braxton Hicks ou vraies contractions ?
- Contractions d’entraînement (Braxton Hicks) : irrégulières, indolores ou peu douloureuses, disparaissent en changeant de position ou après un verre d’eau.
- Contractions de travail : rythmées, rapprochées (< 5 min), durent 60–90 s, s’intensifient malgré bain chaud ou repos.
- Test maison : chronométrez-les 1 h ; si le schéma « 1 min de contraction / toutes les 5 min » se maintient, appelez la maternité.
Perte du bouchon muqueux & rupture de la poche des eaux
- Bouchon muqueux : filaments rosés ou marron clair, signe d’ouverture du col — pas d’urgence sans contractions régulières.
- Rupture franche ou fissure : écoulement liquide clair ou teinté (verdâtre = méconium) ; notez l’heure, la couleur, la quantité.
- Consigne : rendez-vous à la maternité dans les 2 h maximum, plus vite si le liquide est coloré ou si bébé bouge moins.
👉 Préparer son projet de naissance |
👉 Maternité : check-list logistique
💡 Astuce pratique : Gardez près du canapé un carnet (ou l’app de contractions) et un stylo : noter l’heure, la durée et l’intensité vous donnera un aperçu clair lorsque la sage-femme vous posera ses premières questions.
2. Les trois grandes phases du travail : comprendre le chemin vers la naissance
Le travail s’enchaîne en trois actes majeurs – latence, phase active, expulsion – chacun avec son propre rythme et ses besoins spécifiques. Connaître ces étapes vous permet d’adopter les bons gestes (repos, positions, respiration) et de collaborer efficacement avec l’équipe médicale pour une naissance la plus sereine possible.
Phase de latence : 0 à 4 cm d’ouverture
- Durée : quelques heures à plus d’une journée chez un premier bébé ; souvent plus courte aux grossesses suivantes.
- Sensations : contractions légères à modérées, espacées > 5 min.
- Objectifs : se reposer entre les vagues, s’hydrater (petites gorgées), manger léger si possible.
- Respiration : profonde, lente (inspirez 4 s, soufflez 6 s) pour oxygéner bébé et détendre le col.
Phase active : 4 à 10 cm d’ouverture
- Contractions : toutes les 2 – 3 min, plus longues et intenses.
- Mobilité : alternez position debout (balancement du bassin), marches lentes et ballon d’accouchement pour favoriser la descente.
- Soulagement : bain chaud, massages lombaires, points de pression, visualisation.
- Communication : exprimez vos besoins (péridurale, changement de posture, musique) à la sage-femme.

Expulsion & naissance
- Sensation clé : besoin irrépressible de pousser (+ pression rectale).
- Durée moyenne : 30 – 60 min pour un premier, souvent plus rapide pour les suivants.
- Positions physiologiques : accroupie, quatre pattes, sur le côté – maximisent le diamètre pelvien et réduisent l’effort.
- Poussées accompagnées : suivez l’inspiration de la sage-femme ; expirez lentement pour laisser le périnée s’ouvrir.
🌸 Conseil doux : Préparez une playlist “boost” et une playlist “zen” sur votre téléphone : changer d’ambiance musicale selon la phase aide souvent à canaliser l’énergie ou à relâcher les tensions.
3. Soulager la douleur pendant le travail : solutions naturelles et médicales
Chaque femme vit ses contractions différemment : certaines préfèrent miser d’abord sur les gestes doux, d’autres optent sans attendre pour une péridurale. Bonne nouvelle : vous pouvez combiner plusieurs approches et changer d’avis à tout moment, selon l’intensité des vagues, votre fatigue et la disponibilité de l’équipe médicale.
Techniques non médicamenteuses
| Méthode | Mise en place | Exemple concret |
|---|---|---|
| Respiration contrôlée | Inspiration 4 s – expiration 6 s | Compter à voix basse avec le·la partenaire |
| Bain chaud / douche | Eau à 37 °C, 20 min max | Demander l’accès à la salle nature |
| Ballon de naissance | Oscillations latérales | 8 – 10 bascules par contraction |
| Pressions lombaires | Poings ou balle de tennis | Accompagnant appuie sur le bas du dos |
Ajoutez éventuellement visualisation guidée, musique relaxante ou aromathérapie (2 gouttes de lavande sur un mouchoir) : chaque petit plus compte !
Analgésie médicamenteuse
- Péridurale “classique” : posée dès 3 – 4 cm ; soulagement en 10 – 15 min. Bloc progressivement ajustable.
- Walking epidural (« péridurale ambulatoire ») : dose légère permettant de changer de posture et d’utiliser le ballon.
- MEOPA (gaz hilarant) : mélange oxygène/azote auto-administré à chaque contraction ; action rapide, élimination en < 5 min.
- Spinale ou rachi-anesthésie : souvent proposée si le travail est déjà très avancé et qu’on ne peut pas poser une péridurale standard.
- À retenir : vous restez libre de modifier votre choix, sous réserve de la disponibilité de l’anesthésiste et de la progression du travail.
💡 Astuce pratique : Glissez une balle de tennis et votre playlist favorite dans la valise de maternité ; vous aurez ainsi un plan A (pression lombaire + musique) même si la baignoire est déjà occupée !
4. Positions d’accouchement & mobilité : laisser la gravité travailler pour vous
Marcher, se balancer ou changer de posture n’est pas un simple “plus” pendant le travail : c’est une stratégie naturelle pour guider bébé vers la sortie, gérer la douleur et limiter les interventions médicales. Plus vous bougez, plus votre bassin s’ouvre et plus votre bébé trouve sa route facilement.
Pourquoi bouger aide ?
- Accélère la descente fœtale : la gravité et les oscillations stimulent l’engagement de la tête.
- Réduit la sensation douloureuse : le mouvement libère des endorphines et distrait l’attention.
- Diminue le recours aux instruments : un travail plus fluide limite forceps, ventouse et césarienne.
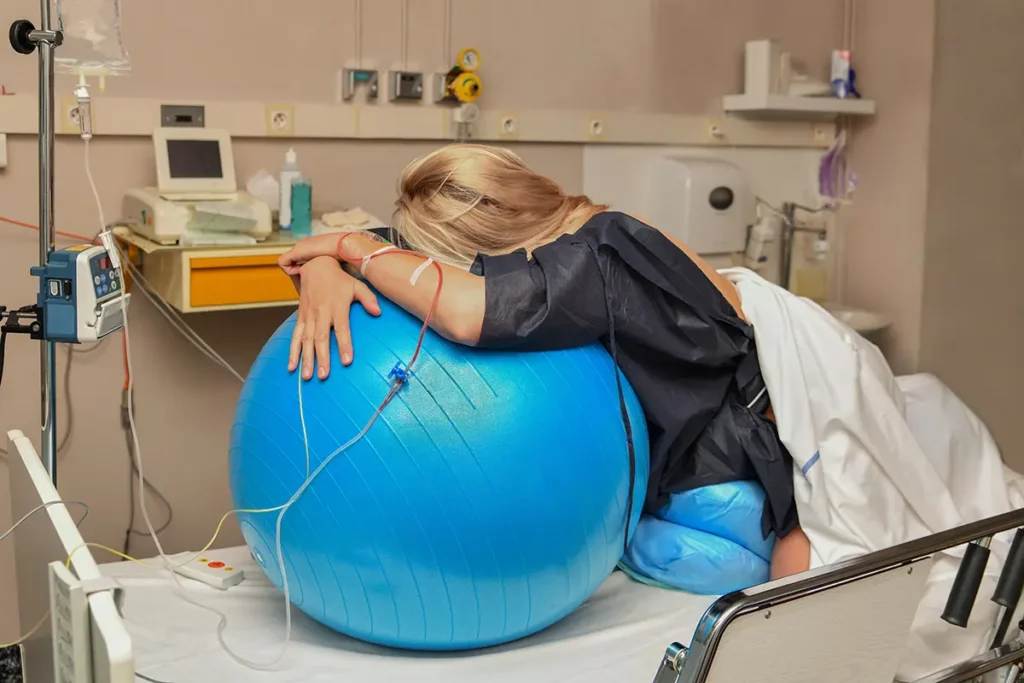
Exemples de positions bénéfiques
- Accroupie : augmente l’ouverture pelvienne d’environ +28 % ; idéale avec un ballon ou un partenaire en soutien.
- À quatre pattes : soulage les lombaires, favorise la rotation du bébé (idéal si bébé est en postérieure).
- Latérale (position de Sims) : allongée sur le côté avec un coussin entre les genoux ; parfaite lorsque la péridurale limite la verticalité.
- Assise sur ballon : petits cercles du bassin pour masser le col et détendre le périnée.
- Debout, appuyée au mur : balancement lent gauche-droite pour amplifier la pression du pôle fœtal sur le col.
Conseil projet de naissance : inscrivez vos 3 positions prioritaires (ex. : accroupie, quatre pattes, ballon) pour que l’équipe puisse vous soutenir dès votre arrivée.
💡 Astuce pratique : Glissez un petit mémo “positions favorites” dans la poche extérieure de votre valise : utile si l’émotion du moment vous fait tout oublier !
5. Voies et modes d’accouchement : choisir (ou s’adapter) en toute connaissance
Selon la présentation du bébé, votre état de santé et l’évolution du travail, la naissance peut se dérouler par voie basse ou par césarienne. Comprendre les différences entre accouchement spontané, instrumental et césarienne – programmée ou d’urgence – vous aide à préparer des demandes précises dans votre projet de naissance et à vivre chaque scénario plus sereinement.
Accouchement par voie basse
- Spontané (sans instruments) :
- Le bébé progresse naturellement, guidé par vos poussées et la gravité.
- Satisfaction maternelle élevée, récupération et mobilité rapides.
- Idéal pour un peau-à-peau immédiat et une première mise au sein précoce.
- Instrumental (forceps ou ventouse) :
- Recours pour écourter l’expulsion (fatigue maternelle, RCF non rassurante, présentation défavorable).
- Anesthésie péridurale généralement renforcée avant la pose de l’instrument.
- Suivi pédiatrique systématique après la naissance pour vérifier d’éventuelles ecchymoses.

Césarienne programmée ou en urgence
- Programmée :
- Présentation du siège ou transverse, placenta prævia, cicatrice utérine à risque (corporéale ou double césarienne antérieure).
- Date fixée vers 39 SA pour laisser le bébé mûrir tout en prévenant le début spontané du travail.
- Urgence relative ou absolue :
- Souffrance fœtale aigüe, stagnation de la dilatation, hémorragie maternelle.
- Décision–extraction : souvent < 30 min en cas d’urgence absolue.
- Humaniser la césarienne : mentionnez dans votre projet le “skin-to-skin en salle de réveil” ou une “césarienne extrapéritonéale douce” si la maternité la propose.
💜 Petit conseil cœur : Préparez un plan A, B et C : savoir que chaque voie de naissance peut rester un moment de rencontre intense avec votre bébé, même si le scénario change, réduit l’anxiété le jour J.
6. Accompagnant·e à l’accouchement : devenir l’allié indispensable de la future maman
Présence rassurante, relai logistique et porte-parole : l’accompagnant·e joue un rôle central pour transformer chaque contraction en pas de plus vers la rencontre. Des mots d’encouragement au chronomètre des contractions, voici comment soutenir activement la personne qui accouche et fluidifier le dialogue avec l’équipe médicale.

Soutien émotionnel & pratique : la trousse à outils minute
- Encourager : phrases positives, contact visuel, toucher rassurant sur les épaules ou le bas du dos.
- Hydrater & nourrir : proposer régulièrement eau, glaçons, compote gourde ou fruits secs si autorisés.
- Souffle guide : rappeler la respiration apaisante (inspire 4 s – expire 6 s) quand la vague monte.
- Relai médical : exprimer clairement souhaits du projet de naissance (positions, lumière tamisée, délai clampage cordon).
- Gestion ambiance : lancer playlist choisie, ajuster éclairage, vaporiser brume relaxante si la salle le permet.
Check-list minute « Je m’occupe de… »
- Chronométrer les contractions (application ou montre) ; noter durée, fréquence, intensité.
- Préparer les papiers : carnet de grossesse, carte d’identité, mutuelle, consentements signés.
- Vérifier les sacs : valise maman, sac bébé, poche “accessoires confort” (balle de tennis, chargeur, spray eau thermale).
- Organiser le trajet : plein d’essence, itinéraire sans embouteillages, badge parking de la maternité ou monnaie pour l’horodateur.
- Informer les proches : SMS rapide “On part !” au cercle restreint, afin d’éviter les appels pendant le travail.
💡 Astuce pratique : Créez une note partagée sur votre téléphone avec la check-list et les souhaits du projet de naissance : en cas de trou de mémoire, tout est à portée de clic !
7. Accouchement respecté : comprendre les interventions possibles et faire valoir vos droits
Le Code de la santé publique rappelle que tout acte médical nécessite votre consentement libre et éclairé. Savoir quand et pourquoi l’équipe propose un monitoring continu, un toucher vaginal ou le clampage immédiat du cordon vous permet de rester actrice de votre accouchement, tout en garantissant la sécurité de votre bébé.

Monitoring & examens vaginaux : vous décidez
- Consentement systématique : la sage-femme doit expliquer l’objectif, les bénéfices et les alternatives avant chaque geste.
- Monitoring continu vs intermittent : en grossesse sans risque, vous pouvez demander un monitoring intermittent (20 min toutes les 2 h) pour plus de mobilité.
- Examens vaginaux : limités à ce qui est nécessaire pour évaluer la dilatation ; possibilité de choisir une praticienne féminine.
- Mémorandum : notez dans votre projet de naissance « Annoncer chaque toucher vaginal et recueillir mon accord ».
Clampage tardif du cordon & premier peau-à-peau
- Clampage tardif : attendre 1 – 3 min (ou arrêt du pouls) augmente les réserves en fer et réduit le risque d’anémie les 6 premiers mois.
- Compatible césarienne : un retard de 30 – 60 s est souvent possible même au bloc.
- Peau-à-peau immédiatement après la naissance : régule température, glycémie, rythme cardiaque et lance la première tétée réflexe.
- En cas de soin néonatal : demandez peau-à-peau co-parent pour maintenir le contact familial.
👉 Bébé & maman post-partum : créer le lien |
👉 Santé & corps de la maman post-partum
🌸 Conseil doux : Imprimez votre projet de naissance en deux exemplaires : un pour votre dossier, un autre plastifié à poser en salle de travail ; l’équipe visualisera d’un coup d’œil vos choix essentiels, même en cas de relève.
FAQ – Accouchement
Quand dois-je partir à la maternité ?
Quand dois-je partir à la maternité ?
Classiquement lorsque les contractions durent 1 min, toutes les 5 min depuis 1 h (règle des 5-1-1) ou dès rupture de la poche des eaux claire/franche.
La péridurale est-elle obligatoire ?
La péridurale est-elle obligatoire ?
Non, c’est un choix personnel. Vous pouvez démarrer sans et la demander plus tard si besoin, tant que la dilatation est < 8 cm et qu’un anesthésiste est disponible.
Combien de temps dure un premier accouchement ?
Combien de temps dure un premier accouchement ?
Le travail actif d’un premier bébé dure en moyenne 8 – 12 h, mais chaque naissance est unique ; certains travails sont très rapides, d’autres plus longs.
Puis-je manger ou boire pendant le travail ?
Puis-je manger ou boire pendant le travail ?
Dans la plupart des maternités françaises, les solides sont limités une fois la péridurale posée. Discutez-en en amont ; les petites gorgées d’eau ou boissons isotoniques sont souvent autorisées.
Que se passe-t-il si mon projet de naissance ne peut pas être suivi ?
Que se passe-t-il si mon projet de naissance ne peut pas être suivi ?
L’équipe vous expliquera les raisons médicales et vous proposera l’alternative la plus respectueuse possible. Gardez à l’esprit que vos préférences restent prises en compte dans la mesure de la sécurité.


