Votre corps vient de réaliser une prouesse ! Entre les hormones qui jouent au yoyo, la cicatrisation et la fatigue, il est normal de se sentir un peu déboussolée. Cette page vous accompagne avec des repères clairs, des conseils pratiques et beaucoup de douceur pour traverser le post-partum en confiance, sans jugement et à votre rythme.
Sommaire
Toggle1. Comprendre les suites de couches : ce qui est normal
Les premières semaines après l’accouchement sont une période de grands changements pour le corps. Bien connaître les suites de couches permet de mieux les vivre, de s’y préparer et de repérer les signes qui nécessitent de demander un avis médical. Voici les points essentiels à connaître pour aborder cette phase en confiance.
Involution utérine & lochies : que se passe-t-il ?
- Involution utérine : l’utérus retrouve sa taille de départ en ≈6-8 semaines. Sensation de pesanteur et contractions “tranchées” possibles les premiers jours (surtout lors de l’allaitement).
- Lochies : pertes sanguines évoluant :
- Rouge vif (J 0-3)
- Brun rougeâtre (J 4-10)
- Jaune-pâle puis blanc crémeux (jusqu’à 6 semaines)
- Astuce suivi : notez couleur & odeur dans un carnet ; si les pertes redeviennent rouge vif ou sentent fort, consultez sans tarder.
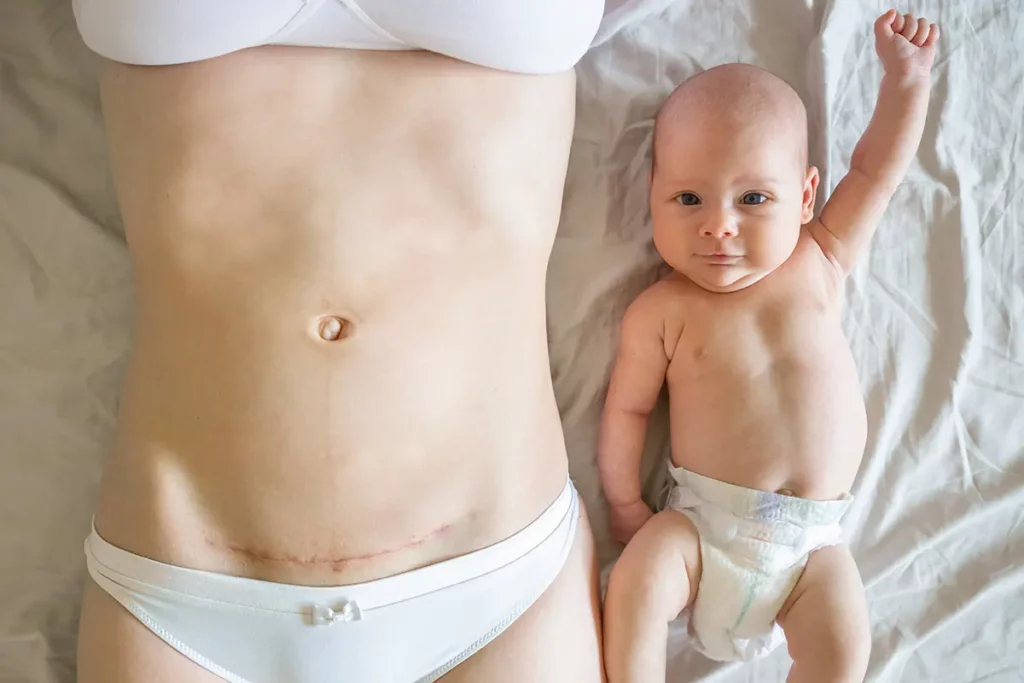
Cicatrisation voie basse ou césarienne
- Épisiotomie / déchirure :
- Rinçage à l’eau tiède après chaque toilette ou passage aux WC
- Séchage par tamponnement avec une compresse stérile
- Sous-vêtements en coton respirant, vêtements amples
- Cicatrice de césarienne :
- Douche quotidienne, savon pH neutre ; pas de bain ni piscine avant cicatrisation complète (≈4-6 semaines)
- Vêtements taille haute ou “post-partum” pour éviter les frottements
- En voiture : placez un coussin d’allaitement entre la ceinture et l’abdomen pour limiter la pression
- Quand consulter ? fièvre >38 °C, écoulement malodorant, douleur croissante ou rougeur étendue autour de la cicatrice.
🌸 Conseil doux : Fixez des rappels hebdomadaires dans votre téléphone pour noter vos ressentis et l’évolution des saignements : vous repérerez plus facilement une anomalie et mesurerez le chemin parcouru !
2. Organiser votre trousse de protections adaptées
Bien choisir vos protections post-partum évite les fuites, limite les irritations et vous permet surtout de rester sereine pour vous concentrer sur bébé. Prévoyez un petit panier dédié dans la salle de bain ou près de votre table à langer : tout sera à portée de main, même en pleine nuit.

Les indispensables par phase
- J 0 – J 4 : serviettes maxi nuit/post-partum (flux très abondant). Change toutes les 2-3 h.
- J 5 – Semaine 3 : serviettes « super » ou culottes filet absorbantes ; flux moyen.
- À partir de Semaine 4 : protections classiques ou culottes menstruelles flux moyen pour finir la période des lochies.
Culottes menstruelles : comment choisir ?
Optez pour :
- Un tissu certifié Oeko-Tex pour éviter les composés irritants ;
- Une absorption ≥ 60 ml (équivalent 3 tampons) les deux premières semaines ;
- Une montée haute qui soutient le ventre et protège une éventuelle cicatrice de césarienne.
Petits plus qui changent tout
- Un spray périnéal ou brumisateur d’eau thermale pour apaiser avant la pose de la protection.
- Des compresses d’hamamélis conservées au frais pour soulager les hémorroïdes ou le périnée.
- Un sac linge sale imperméable (wet bag) si vous utilisez des culottes ou serviettes lavables.
🌸 Conseil doux : Préparez deux « kits nuit » à l’avance (serviette + culotte + compresse), glissés dans un pochon. Vous serez contente de les trouver facilement, surtout avec les yeux mi-clos !
3. Rééducation du périnée & de la sangle abdominale : reprendre confiance en son corps
Après l’accouchement, le plancher pelvien et les muscles profonds de l’abdomen ont besoin d’une remise en forme progressive pour retrouver tonicité et protéger votre dos. Un programme de rééducation bien planifié limite les fuites urinaires, soutient la posture et prépare un retour au sport en toute sécurité.
Pourquoi la rééducation est essentielle
- Périnée souple & tonique : prévient incontinence, prolapsus et lombalgies.
- Sangle abdominale profonde (muscle transverse) : gaine la colonne, favorise la fermeture d’un éventuel diastasis et améliore la respiration.
- Qualité de vie : moins de douleurs lombaires, reprise des activités quotidiennes et sportives sans gêne.
Calendrier conseillé : les étapes clés
- J + 10 : auto-évaluation avec votre sage-femme ou médecin (statique du périnée, diastasis).
- 6 semaines : début des 10 séances de rééducation périnéale remboursées (sonde, électrostimulation ou méthode manuelle).
- ≈ 3 mois : renforcement abdominal hypopressif ou Pilates post-natal, après validation du périnée.
- Astuce planning : réservez vos créneaux kiné dès la sortie de maternité : les plages horaires post-natales se remplissent vite.
👉 Rééducation périnéale : quand commencer, comment ça se passe et à quoi s’attendre vraiment

Exercices doux à faire à la maison
- Respiration diaphragmatique :
- Inspirez par le nez, laissez le ventre se gonfler.
- Expirez lentement “comme dans une paille”, nombril vers la colonne ; sentez le plancher pelvien remonter.
- 10 respirations, 2 fois/jour.
- Contractions périnéales :
- Contractez périnée (comme pour retenir un gaz) 5 s.
- Relâchez 10 s.
- Répétez 10 fois, 3 sessions/jour.
- Bascules de bassin allongée : allongée genoux fléchis, rétroversez léger → rentrez bas-ventre, soufflez ; 10 répétitions.
💜 Petit conseil cœur : Célébrez chaque petite victoire – 5 minutes d’exercices terminées, un rendez-vous programmé – ces pas minuscules mènent à un grand bien-être !
4. Douleurs et petits maux post-partum : soulager vite, récupérer mieux
Même quand tout s’est bien passé à la maternité, l’allaitement, les changements hormonaux et les nouvelles postures de portage peuvent provoquer engorgements, maux de dos ou troubles digestifs. Les comprendre et adopter les bons gestes dès les premiers signaux évite qu’ils ne s’installent et vous permet de savourer pleinement votre nouveau rôle de maman.

Engorgement & crevasses mammaires
- Thermothérapie ciblée : chaud (douche ou coussin graine) 5 min avant la tétée pour fluidifier le lait ; froid (compresse de chou, gel) 10 min après pour réduire l’œdème.
- Lait cicatrisant : laissez quelques gouttes de lait sécher sur le mamelon ; ses facteurs immunitaires accélèrent la réparation cutanée.
- Position optimale : “biological nurturing” ou “ballon de rugby” si l’engorgement est localisé en externe.
- Quand consulter ? fièvre >38 °C ou douleur battante → risque de mastite : contactez rapidement une sage-femme IBCLC.
🔗 Allaitement serein : prévenir les douleurs
Mal de dos & posture
- Porte-bébé physiologique : bretelles larges, assise “M” pour bébé ; répartit le poids et libère vos mains.
- Étirement « chat-vache » : à quatre pattes, alternez dos rond/dos creux, 5 répétitions matin et soir.
- Renfort coussin : glissez un coussin sous vos genoux en position allongée pour relâcher les lombaires.
- Micro-pauses : toutes les deux heures, levez-vous, roulez les épaules, basculez le bassin ; 1 min suffit à détendre la chaîne postérieure.
Hémorroïdes, constipation & cicatrices qui tirent
- Bain de siège tiède : 10 min, 2 fois/jour avec quelques gouttes de calendula pour apaiser.
- Allié fibres + hydratation : flocons d’avoine, compotes sans sucre, pruneaux réhydratés & 2 L d’eau ou tisanes douces.
- Position “toilette accroupie” : tabouret sous les pieds pour aligner le rectum et faciliter l’expulsion.
- Massage cicatrice : dès validation médicale (≈4 semaines), massez doucement en étoile avec une huile vitaminée pour assouplir les adhérences.
- Signal d’alerte : saignement frais abondant, douleur pulsatile ou fièvre → consultez sans délai.
💡 Astuce pratique : Créez une “trousse confort” portable (compresse gel, baume cicatrisant, flacon d’eau, mini coussin) et gardez-la près du canapé : vous pourrez intervenir immédiatement, même durant une tétée !
5. Nutrition : le tableau des nutriments essentiels pour recharger vos batteries

Fer pour combattre la fatigue, oméga-3 pour soutenir l’humeur, protéines pour réparer les tissus, eau pour tout faire fonctionner… Une assiette ciblée accélère votre récupération et vous aide à rester disponible pour bébé, jour et nuit.
| Besoin clé | Bienfaits maman | Aliments « alliés » | Portion / jour |
|---|---|---|---|
| Fer | Énergie Cheveux & ongles |
Lentilles, boudin noir, persil | 2 × 150 g |
| Oméga-3 | Fonctions cognitives Équilibre émotionnel |
Sardine, maquereau, graines de lin moulues | 120 g poisson ou 3 càs graines |
| Protéines réparatrices | Cicatrisation Maintien musculaire |
Œufs, tofu, poulet, yaourt grec | ≈ 2 g / kg poids corp. |
| Hydratation | Lait maternel Transit & peau |
Eau plate, infusions, bouillons | ≥ 2,5 L |
Le « plateau snack post-tétée » : anti-fringale minute
- Bouteille d’eau 750 ml
- Poignée de noix ou noisettes
- Pomme ou fruits secs
- Routine : préparez-le chaque matin et gardez-le près du canapé ou du fauteuil d’allaitement.
💡 Astuce pratique : Programmez une livraison mensuelle « fer & oméga-3 » dans votre appli courses : ainsi, même en pleine poussée de croissance, vos placards resteront toujours du côté “super-maman” !
6. Sommeil & récupération : recharger vos batteries malgré les nuits hachées
Entre les tétées nocturnes et l’horloge biologique encore bancale de bébé, vos nuits ressemblent plus à une série d’interruptions qu’à un vrai repos. Miser sur les micro-siestes, fractionner intelligemment votre sommeil et organiser des relais nocturnes vous aidera pourtant à limiter la dette de sommeil et à garder l’énergie nécessaire pour la journée.

Micro-siestes & sommeil fractionné : votre plan anti-fatigue
- Objectif : atteindre 90 minutes de repos cumulé dans la journée, idéalement en 2 ou 3 siestes (20-30 min chacune).
- Respiration « 4-7-8 » :
- Inspirez par le nez 4 s
- Bloquez 7 s
- Soufflez 8 s
Répétez 4 cycles pour calmer le système nerveux et vous endormir plus vite.
- Ambiance sieste : masque léger pour les yeux, bouchons d’oreilles doux, minuterie 25 min (alarme vibrante si possible).
- Accumulation gagnante : même trois pauses de 20 min équivalent à un cycle complet (≈90 min), régénèrent la vigilance et l’humeur.
Soutiens possibles : dormir quand d’autres veillent
- Tour de garde en binôme : alternez les créneaux 21 h-2 h et 2 h-7 h avec le second parent ; chacun obtient au moins 5 h d’affilée.
- Relais grands-parents ou proche : un soir/semaine, déléguez le « shift » de 20 h-minuit pour gagner un bloc de sommeil profond.
- Bébé en cododo sécuritaire : réduit les stimulations nocturnes (moins de déplacements) et favorise un endormissement plus rapide après la tétée.
- Pompe & biberon nocturne (si allaitement) : tirez du lait en journée, laissez un biberon prêt pour que le co-parent gère une prise de nuit.
🌸 Conseil doux : Faites de votre réveil nocturne un “rituel lumière basse + eau tiède + respiration 4-7-8”. Votre cerveau comprendra vite que le repos reprend dès que bébé se rendort.
7. Sexualité & contraception : renouer avec l’intimité en toute sérénité

Entre la cicatrisation, les nuits hachées et le bouleversement hormonal, reprendre une vie sexuelle après l’accouchement peut soulever de nombreuses questions. Écouter son corps, communiquer avec son/sa partenaire et choisir une méthode contraceptive adaptée sont les clés pour retrouver une intimité épanouie et sans stress.
Reprendre en douceur : respecter le temps du corps
- Feu vert médical : attendez la visite post-natale et la cicatrisation complète – en général 6 à 8 semaines, mais chaque corps a son rythme.
- Sécheresse hormonale : l’allaitement diminue les œstrogènes ; privilégiez un lubrifiant à base d’eau, sans parfum ni parabènes.
- Positions confort : optez pour des postures où vous contrôlez la profondeur (côté, allongée, au-dessus) pour protéger le périnée.
- Communication ouverte : partagez sensations, appréhensions et envies ; la tendresse et le dialogue réduisent la pression de “performance”.
- Douleurs persistantes ? : consultez un·e kiné pelvi-périnéal·e ou une sage-femme spécialisée pour un bilan.
Choisir la bonne contraception post-partum
Le retour de couches (premières règles) peut survenir dès 6 semaines si vous n’allaitez pas – ou bien plus tard.
Une contraception fiable évite les surprises tout en respectant vos objectifs d’allaitement et votre santé.
- Méthodes progestatives compatibles allaitement :
- Pilule micro-dosée (dès 3 semaines post-partum)
- Implant hormonal (efficacité 3 ans)
- DIU cuivre (sans hormones) ou DIU hormonal (lévonorgestrel), posés à partir de 6-8 semaines
- Préservatif : option immédiate, sans impact hormonal ; utile en relais avant choix définitif.
- Rendez-vous post-natal : moment idéal pour discuter bénéfices/contre-indications avec votre professionnel·le de santé.
- Méthodes naturelles (symptothermie, MAMA) : exigent un suivi rigoureux, déconseillées les 6 premiers mois si sommeil irrégulier.
💜 Petit conseil cœur : L’intimité ne se résume pas à la pénétration : câlins, massages ou simples moments peau-à-peau entretiennent la complicité pendant que votre corps poursuit sa guérison.
8. Signes d’alerte post-partum : quand consulter sans attendre ?
Même si la majorité des suites de couches se déroulent sans complications, certaines situations exigent une prise en charge médicale immédiate. Repérer les signaux physiques ou émotionnels anormaux et connaître les numéros utiles peut littéralement sauver des vies.
Saignements anormaux
- Rouge vif soudain après un éclaircissement des lochies.
- Caillots > taille d’un galet ou change de protection saturé en <1 h.
- Flux qui ne ralentit pas, avec sensation de vertige, sueurs froides, ou essoufflement.
À savoir : ces signes peuvent évoquer une hémorragie du post-partum. Même si elle reste rare, elle nécessite une prise en charge immédiate. Elle concernerait environ 5 % des accouchements en France. - Réflexe : allongez-vous, composez le 15 (SAMU) et expliquez vos symptômes.
Fièvre persistante
- Température > 38 °C pendant 24 h ou accompagnée de frissons, douleurs pelviennes ou pertes malodorantes.
- Peut indiquer infection utérine (endométrite) ou mastite.
- Réflexe : appelez votre sage-femme ou le 15 si la fièvre s’accompagne de malaise général.
Douleur mollet & rougeur
- Mollet chaud, gonflé, douloureux à la marche ou au toucher.
- Risque : phlébite pouvant évoluer vers une embolie pulmonaire.
- Réflexe : ne massez pas, restez immobile et contactez immédiatement le 15.
Baby-blues prolongé & idées noires
- Tristesse, anxiété ou irritabilité > 2 semaines.
- Pensées de se faire du mal ou de faire du mal à bébé.
- Réflexe : parlez-en sans délai à un·e professionnel·le (médecin, sage-femme, psychologue) ou appelez le 3114 (24 h/24, prévention suicide).
Numéros utiles à afficher chez vous
- 15 – Urgences médicales / SAMU
- 3114 – Prévention suicide, 24 h/24
- 0 800 00 34 56 – Allô Parents Bébé (écoute & soutien gratuits)

💡 Astuce pratique : Imprimez cette liste de signaux d’alerte et les numéros d’urgence puis collez-la sur le réfrigérateur : dans la panique, vous saurez exactement qui appeler.
9. Ressources professionnelles & communautaires : ne restez jamais seule
Du suivi médical personnalisé à l’entraide en ligne, vous disposez d’un véritable écosystème pour répondre à chaque question post-partum. Connaître les bons interlocuteurs – et savoir quand les solliciter – vous permet de gagner en sérénité et d’avancer pas à pas sur le chemin du rétablissement.
Accompagnement médical de proximité
- Sage-femme libérale : suivi à domicile (prises de tension, contrôle cicatrisation), conseils allaitement et 10 séances de rééducation périnéale prises en charge à 100 %*.
- Kinésithérapeute pelvi-périnéologue : bilan diastasis, hypopressifs, travail respiratoire et posture globale.
- Médecin généraliste ou gynécologue : prescription contraception, dépistage dépression post-partum, orientation vers spécialistes si besoin.
*Sous réserve d’ordonnance délivrée lors de la visite post-natale.
Associations & réseaux de soutien
- Maman Blues : écoute et rencontres autour du baby-blues et de la dépression post-natale (site officiel).
- Le Ciane : informations fiables sur les droits des parents et la physiologie de la naissance.
- Allô Parents Bébé : ligne gratuite 0 800 00 34 56 pour vider son sac anonymement et recevoir des conseils.
Communautés bienveillantes pour échanger au quotidien
- Groupe Facebook privé « BébéFacile – Parents » : entraide 24 h/24, modération stricte, témoignages et astuces terrain.
- Forums « Papas & Co » : espace dédié aux partenaires pour partager leurs propres questionnements.
- Applications chat-soutien : Mush, Peanut – trouvez des parents proches de chez vous pour une balade poussette ou un café express.
🌸 Conseil doux : Enregistrez dès maintenant les numéros clés (sage-femme, kiné, Allô Parents Bébé) dans votre téléphone : le jour où la fatigue brouille les idées, un seul clic suffira.
FAQ – Santé & corps de la maman post-partum
Quand commencer la rééducation périnéale ?
Quand commencer la rééducation périnéale ?
La plupart des professionnel·les recommandent de débuter autour de 6 semaines post-partum, après la visite médicale, et toujours après un bilan personnalisé.
Combien de temps durent les lochies ?
Combien de temps durent les lochies ?
En moyenne 4 à 6 semaines. Si les pertes restent rouges plus de 15 jours, ou redeviennent abondantes, consultez.
Est-ce que l’allaitement aide vraiment à perdre du poids ?
Est-ce que l’allaitement aide vraiment à perdre du poids ?
Il augmente la dépense énergétique (environ +500 kcal/jour), mais la perte de poids dépend aussi de l’alimentation et du sommeil. La priorité est la récupération, pas la balance !
Ma cicatrice de césarienne me démange : c'est normal ?
Ma cicatrice de césarienne me démange : c'est normal ?
Oui, la démangeaison fait partie du processus de cicatrisation. En cas de rougeur, chaleur ou écoulement, consultez rapidement.
Quand puis-je reprendre le sport “cardio” ?
Quand puis-je reprendre le sport “cardio” ?
Après validation de votre périnée et de votre sangle abdominale, souvent vers 3 à 4 mois. Commencez par la marche rapide ou le vélo d’appartement à faible résistance.


